بیماری لوپوس یک بیماری شایع خود ایمنی است که عمدتا با التهابهای پوستی خود را نشان میدهد. به دلیل شباهتهای نشانههای این بیماری با دیگر بیماریها لازم است علائم اختصاصی آن را جهت تشخیص و درمان به موقع بشناسید. درمان قطعی برای بیماری لوپوس هنوز ارائه نشده است. اما با کنترل علائم این بیماری در مراحل اولیه میتوانیم از آثار منفی آن بکاهیم. مبتلایان با شرکت در درمانهای گروهی میتوانند به یکدیگر در تقویت روحیه یاری برسانند. دوری از افکار منفی و کسب آرامش یکی از راههای کلیدی بهبودی از این بیماری است. درمانهای روانشناختی در کنار درمانهای پزشکی میتواند اثر درمان را دوچندان کنند. برای کسب اطلاعات در زمینه راههای رسیدن به آرامش کلیک کنید.
لوپوس یک بیماری خود ایمنی مزمن است. آمار بسیار بالایی در میزان ابتلا به این بیماری بخصوص در سنین 15 تا 45 سال، در زنان و کسانی که سابقه خانوادگی دارند، وجود دارد. در اثر بیماری لوپوس سیستم ایمنی بدن، به بافتها و اندامهای خود حمله میکند و باعث تجزیه و التهاب آنها میشود. بیماری لوپوس روی بسیاری از قسمتهای بدن مثل مفاصل، پوست، قلب، ریه، خون، مغز و کلیهها تأثیر میگذارد. این بیماری به طور بالقوه بسیار میتواند خطرناک باشد. اما اکثر افراد، معمولا نوع خفیف آن را تجربه میکنند. بیماری لوپوس مسری نیست و برای زندگی و ارتباط با افراد مبتلا نیاز به محدودیت خاصی وجود ندارد.

این بیماری به پنج شکل بروز پیدا میکند که هر کدام روی قسمتهای خاصی از بدن تأثیر میگذارد. علائم لوپوس در افراد مختلف، متفاوت است، به همین دلیل ممکن است دو نفر که به یک نوع لوپوس مبتلا هستند، علائم یکسانی نداشته باشند. در ادامه انواع لوپوس را شرح دادهایم:
شایعترین نوع لوپوس است و حدود 70 درصد از افراد مبتلا را شامل میشود. لوپوس اریتماتوز بر بسیاری از اندامهای بدن مثل مفاصل، پوست و رگهای خونی تأثیر میگذارد. بیماران مبتلا به SLE طی سالیان طولانی، جوشهای قرمز، خستگی شدید، درد مفاصل و تب را تجربه میکنند. لوپوس SLE اغلب با استقاده از یک آزمایش خون DNA تشخیص داده میشود و آنتی بادیهایی که به بافتها و سلولهای بدن حمله میکند را شناسایی میکند.
این نوع لوپوس علائم یکسانی با SLE دارد که به طور خاص تحت تأثیر دارو یا ماده خاصی به وجود میآید. این نوع کاملا برگشت پذیر است و هنگامی که مصرف قطع شود، علائم طی 6 ماه از بین میرود. حدود 10 درصد از بیماران لوپوس، مبتلا به این نوع هستند. داروهایی که بیشتر باعث این بیماری هستند، معمولا داروهای ضدالتهاب، ضد انعقاد یا داروهایی که برای بیماریهای مزمن مثل بیماریهای قلبی، بیماری تیروئید، فشار خون بالا و اختلالات روانشناختی است. سه داروی اصلی که میتواند باعث ابتلا به لوپوس شود شامل؛ پروکین آمید (برای درمان نوسانات تپش قلب)، هیدرازین (برای درمان فشار خون بالا) و ایزونیازید (برای درمان سل) است.
حدود 10 درصد از مبتلایان با نوع لوپوس پوستی تشخیص داده میشوند که به طور خاص روی پوست اثر میگذارد. در حالی که ضایعات پوستی در دو سوم مبتلایان به SLE نیز دیده میشود. مثل بقیه انواع لوپوس، بیماری به بافتهای پوستی حمله میکند. علت اصلی ناشناخته است اما سیگار کشیدن و نور خورشید، میتواند عوامل اصلی و تشدید کننده این بیماری باشد.
لوپوس نوزادی موقت است که بر روی جنین یا نوزاد اثر میگذارد. زمانی که آنتی بادیهای مادر به کودک در رحم منتقل میشود و به طور خودکار روی پوست، قلب و خون نوزاد تاثیر میگذارند. خوشبختانه نوزادان متولد شده در معرض افزایش احتمال ابتلا به SLE نیستند. نوزادان مبتلا به لوپوس، هنگام تولد با دانههایی روی پوست به دنیا میآیند و معمولا بین 2 تا 5 ماه تا بهبودی به طول میانجامد. قرار گرفتن در معرض صاعقه میتواند باعث شیوع آن بشود. درمان آن با پماد است و در اوایل هفته هشتم بارداری قابل تشخیص است.
لوپوس کودکی بین سنین 11 تا 15 سالگی به وجود میآید و علائمی تقریبا شبیه بزرگسالی دارد هر چند به نظر میرسد بیشتر ارگانها در آن درگیر بشوند، چرا که پس از ابتلا، معمولا دیر به مرحله تشخیص بیماری میرسند. واضحترین علائم آن خستگی و درد است و عواملی مثل تب، جوش پروانه و درگیری کلیه نیز وجود دارند. با آزمایش خون ANA قابل تشخیص است.
لوپوس در علائم اولیه و مزمن خود، نشانههای بیماریهای مختلف را تقلید میکند که این میتواند منجر به تشخیص اشتباه شود.
معمولا تا زمانی که این علائم با علائم دیگر خود را نشان ندهد، تشخیص لوپوس انجام نمیگیرد.
_علائم مفصلی: درد در نایحه مفاصل از اولین نشانههای بیماری لوپوس میباشد. این دردها با شروع درمان بهبود مییابند.
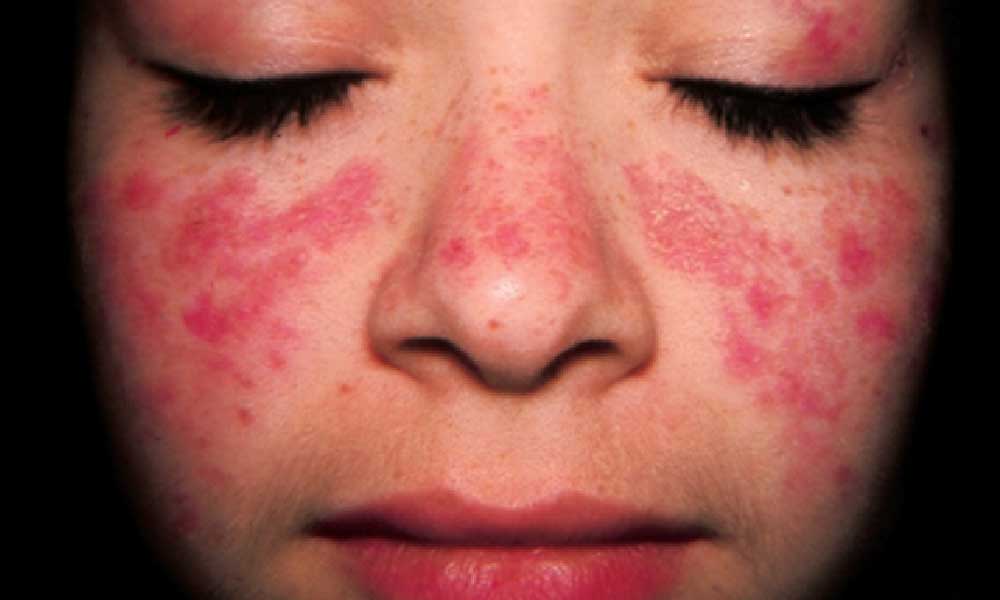
_علائم پوستی: این بیماری باعث مشکلات پوستی یا راشهای پروانه ای در صورت میشود. زمانی که فرد در معرض نور خورشید قرار میگیرد علائم پوستی بروز پیدا میکنند. این علائم پس از مدتی برطرف میشوند اما ممکن است دوباره برگردند.
_کلیهها: لوپوس باعث التهاب سیستم کلیوی میشود و عملکرد کلیهها را کاهش میدهد. ممکن است فرد در اثر کاهش ادرار دچار تورم پا شود و یا ادرار با خون همراه باشد. شدید بودن بیماری باعث نارسایی کلیهها میگردد و در این صورت فرد به پیوند و دیالیز نیاز پیدا میکند.
_مشکلات قلبی: افراد مبتلا به لوپوس دچار درد سینه و تنگی نفس میشوند. همچین ممکن است دچار نارسایی دریچههای قلب و اختلالات عروقی گردند.
_سفید یا آبی روشن شدن انگشتان که در هنگام سرد شدن یا قرار گرفتن در معرض استرس ایجاد میشود.
_کم خونی و کمبود آهن
_التهاب ریه
_تشنج
علت دقیق این بیماری هنوز ناشناخته است و هنوز بین پزشکان بحث است که آیا لوپوس یک بیماری خاص است یا ترکیبی از چند بیماری. اما به طول کلی علل اصلی شامل لوپوس موارد زیر است:
عوامل محیطی: پزشکان محرکهای متعددی مثل سیگار کشیدن، استرس، فشار روانی و قرار گرفتن در معرض برخی گرد و غبارها و سموم را به عنوان علل این بیماری شناسایی کردهاند.
هورمونها: سطح غیر طبیعی برخی هورمونها مثل افزایش سطح استروژن میتواند به ایجاد لوپوس کمک کند.
ژنتیک: داشتن یک سابقه خانوادگی، ممکن است یک فرد را با احتمال بیشتری در معرض ابتلا به بیماری لوپوس قرار دهد.
عفونت: برخی عفونتها مثل هپاتیت C و ویروس سیتومگال ممکن است باعث لوپوس شود، اما هنوز به طور قطعی تایید نشده است.
داروها: استفاده طولانی مدت از داروهای خاص که در بالا ذکر شد، میتواند باعث ایجاد SLE یا لوپوس ناشی از دارو بشود.
لوپوس سیستمیک یک بیماری مزمن است و عوارض جانبی زیادی را با خود به همراه دارد. علاوه بر اینکه بیماری با عارضه همراه است، مصرف طولانی برای مدت طولانی نیز باعث بروز عوارض جانبی میشوند. از این عوارض میتوان به آسیب و نارسایی کلیه، مغز و قلب اشاره کرد.
به دلیل درگیری کلیه و عروق در دوره بیماری، فشار خون افزایش مییابد. مصرف دارو نیز ممکن است فشار خون را اندکی افزایش دهد. توصیه میشود که در دوره بیماری فشار خون به طور مرتب کنترل شود.
این بیماری باعث آسیب دیدگی پوست و مو خواهد شد اما با درمان و گذشت زمان بهبود مییابد و عارضه خاصی باقی نخواهد ماند. البته ممکن است که بخشی از سر و گردن دچار آسیب پوستی شود و رد آن باقی بماند. استفاده طولانی مدت از داروهای استروییدی باعث ایجاد خطهای بنفشی بر روی پوست میشود. آسیبهای پوستی در کودکان از بین میرود اما در موارد نادر دیده شده است که به دلیل عدم تشخیص و درمان به موقع، سقف دهان و بینی آسیب دیده است که یک آسیب دائمی محسوب میشود.
به دلیل تضعیف سیستم ایمنی بدن و مصرف داروها در طولانی مدت، احتمال بروز عفونت در افراد بیمار افزایش مییابد. برای این منظور لازم است که برای عفونتهای قابل پیش بینی واکسن زده شود و سایر عفونتها نیز به موقع درمان شوند. با توجه به اینکه فرد در دوره درمان، دارو مصرف میکند علائم عفونت به طور کامل بروز پیدا نمیکنند. به همین دلیل لازم است که به علائم دیگر همچون بی اشتهایی، تنگی نفس و حالت تهوع توجه ویژه ای کرد.
کودکان در سن حساسی قرار دارند و این بیماری بر رشد آنها تاثیر میگذارد. مثلا ممکن است که کودک از نظر قدی به خوبی رشد نکند. در صورتی که بیماری شدید نباشد و مصرف دارو نیز به سرعت کاهش یابد، عوارض رشدی آن تا حد زیادی از بین میرود.
به دلیل مزمن بودن بیماری و تاثیر داروها در طولانی مدت، فرد مبتلا دچار مشکلات عروقی میشود. معمولا مشکلات عروقی در بیماران سن بالا بروز پیدا میکند.
بسیاری از بیماریها با داروهای سرکوب کننده و تنظیم کننده سیستم ایمنی درمان خواهند شد. در این درمان دو هدف وجود دارد. اول اینکه از آسیب رسیدن به ارگانهای مهمی همچون قلب، مغز و کلیه پیشگیری شود و دوم اینکه احتمال بازگشت مجدد بیماری کاهش پیدا کند. از رایجترین داروهای مورد استفاده میتوان به داروهای استروئیدی و هیدروکسی کلروکین اشاره کرد. در صورتی که بیماری در مرحله پیشرفت باشد و قابل کنترل نباشد، داروهای سرکوب سیستم ایمنی مورد استفاده قرار خواهند گرفت.
داروهای اختصاصی ارگانهای درگیرشده: از داروهایی که برای درمان اندامهای درگیر بیماری مورد استفاده قرار میگیرند میتوان به داروهای ضد التهابی غیر استروییدی، هیدروکسی کلروکین، کورتیکوستروئیدها و داروهای سرکوب کننده سیستم ایمنی اشاره کرد.
داروهای مخصوص درد مفصلها: برای کاهش درد مفاصل میتوان از داروهای ضد التهابی غیر استروییدی استفاده کرد.
داروهای سرکوب کننده ایمنی و کورتیکوستروئیدها: این داروها برای افرادی استفاده میشود که اندامهای حیاتی همچون ریه و کلیه شان دچار آسیب جدی شده باشد. با توجه به شرایط بیمار و تشخیص پزشک داروها یا به تنهایی و یا به همراه داروهای دیگر استفاده شده و باعث سرکوب سیستم میشوند.
_سلامت روانی تاثیر بسیار زیادی در روند در درمان میگذارد. به گروههای حمایتی بروید و یا از کمک یک روانشناس استفاده کنید. این موارد در کاهش اضطراب و ایجاد آرامش روانی بسیار موثر هستند.
_درمانهای خانگی در درمان این بیماری بسیار موثر میباشند. برای مثال زردچوبه یک درمان خانگی عالی است چرا که مواد ضدالتهابی دارد و به بهوبد بیماریهای خودایمنی کمک میکند.
_روغن نارگیل سیستم ایمنی را تقویت میکند و پاسخهای اشتباه آن را کاهش میدهد. مصرف روغن نارگیل را در برنامه غذایی خود قرار دهید.
_گیاه ریحان سرشار از آنتی اکسیدان است و خاصیت ضد التهابی دارد. مصرف این گیاه استرس و خستگی را کاهش میدهد و عملکرد بدن را تقویت میکند. ریحان را میتوانید به صورت برگهای تازه بخورید یا برگ خشک آن را بجوشانید و با عسل میل کنید.
_اسیدهای چرب امگا3 نیز خواص ضد التهابی دارند و به بهبود علائم بیماری لوپوس کمک میکنند. از مواد غذایی که حاوی امگا3 هستند میتوان به ماهی سالمون و گردو اشاره کرد.
_مواد غذایی که حاوی پروبیوتیک هستند، سیستم ایمنی بدن را تقویت میکنند و عوارض و دردهای ناشی از بیماری را تسکین میدهد. با تجویز پزشک میتوانید از مکملهای پروبیوتیک مصرف کنید.
بیماری لوپوس زمینه ژنتیکی دارد. ممکن است فردی این زمینه را داشته باشد اما به این بیماری مبتلا نشود. هیچ آزمایشی برای تشخیص قبل از تولد وجود ندارد.
راهکار خاصی برای جلوگیری از این بیماری وجود ندارد اما با اقدامات احتیاطی میتوان از عود کردن آن پیشگیری کرد. مثلا فرد مبتلا نباید بدون کرم ضد آفتاب در معرض نور خورشید باشد و از خوردن برخی مواد غذایی و داروهای خاص پرهیز کند.
برای دریافت مشاوره در زمینه بیماریهای خود ایمنی می توانید با مشاوران مرکز مشاوره روانشناسی حامی هنر زندگی از طریق تلفن ثابت از کل کشور با شماره 9099075228 و از تهران با شماره 9092305265 تماس بگیرید.
دیدگاه ها
دیدگاهتان را بنویسید
نشانی ایمیل شما منتشر نخواهد شد. بخشهای مورد نیاز نشانه گذاری شده اند*